Desde 2022, en Colombia, el gasto en salud de los hogares creció en 61.7 % en zonas rurales y 26.4 % en urbanas
- «El sistema de salud se alejó de los más pobres, los más distantes y los más enfermos»: Informe Algebra Labs
- En general, el gasto en salud de los hogares aumentó un 57,3% entre 2022 y 2025, impactando a los más vulnerables
- Los primeros 100 días del próximo gobierno como oportunidad para acercar nuevamente el sistema de salud a quienes más lo necesitan
Bogotá, abril de 2026. La Asociación de Laboratorios Farmacéuticos de Investigación y Desarrollo (AFIDRO), en alianza con la firma de consultoría Algebra Labs, presentó un estudio que analiza el deterioro de la protección financiera y las barreras de acceso en salud entre 2019 y 2025. El informe, basado en la Encuesta de Calidad de Vida del DANE —particularmente en su módulo de salud—, examina la evolución del gasto de bolsillo de los hogares y otros indicadores clave como la oportunidad en la asignación de citas, la disponibilidad de medicamentos, el acceso efectivo a los servicios de salud y los pagos directos realizados por los pacientes.
Gasto de bolsillo: crece la carga económica sobre los hogares
En este contexto, el gasto de bolsillo —es decir, los pagos directos que realizan los hogares de su presupuesto para acceder a servicios y tecnologías en salud o medicamentos sin reembolso— ha aumentado de manera significativa. Entre 2022 y 2025, este gasto creció un 57,3%, evidenciando una mayor carga económica sobre los pacientes. Sin embargo, el impacto ha sido desproporcionado: mientras en los hogares de menores ingresos el gasto aumentó un 63,4 %, en los de mayores recursos el incremento fue de apenas 15,3 %, lo que confirma el carácter regresivo de esta tendencia y su efecto en la ampliación de las desigualdades.
Al respecto, Ricardo Valencia CEO de Algebra Labs mencionó que “el aumento del gasto de bolsillo no es un fenómeno aislado, sino una señal clara del deterioro en la protección financiera del sistema de salud. Cada vez más hogares están asumiendo costos que deberían estar cubiertos, ya sea por fallas en el acceso oportuno, interrupciones en la atención o falta de disponibilidad de medicamentos. Esto convierte el gasto de bolsillo en un verdadero ‘copago de facto’, que termina afectando con mayor intensidad a las familias de menores ingresos. Si no se corrigen estas fallas, el sistema seguirá trasladando la carga financiera a los pacientes, profundizando las brechas en el acceso y en el goce efectivo del derecho a la salud. El sistema de salud se alejó de los más pobres, los más distantes y los más enfermos”.
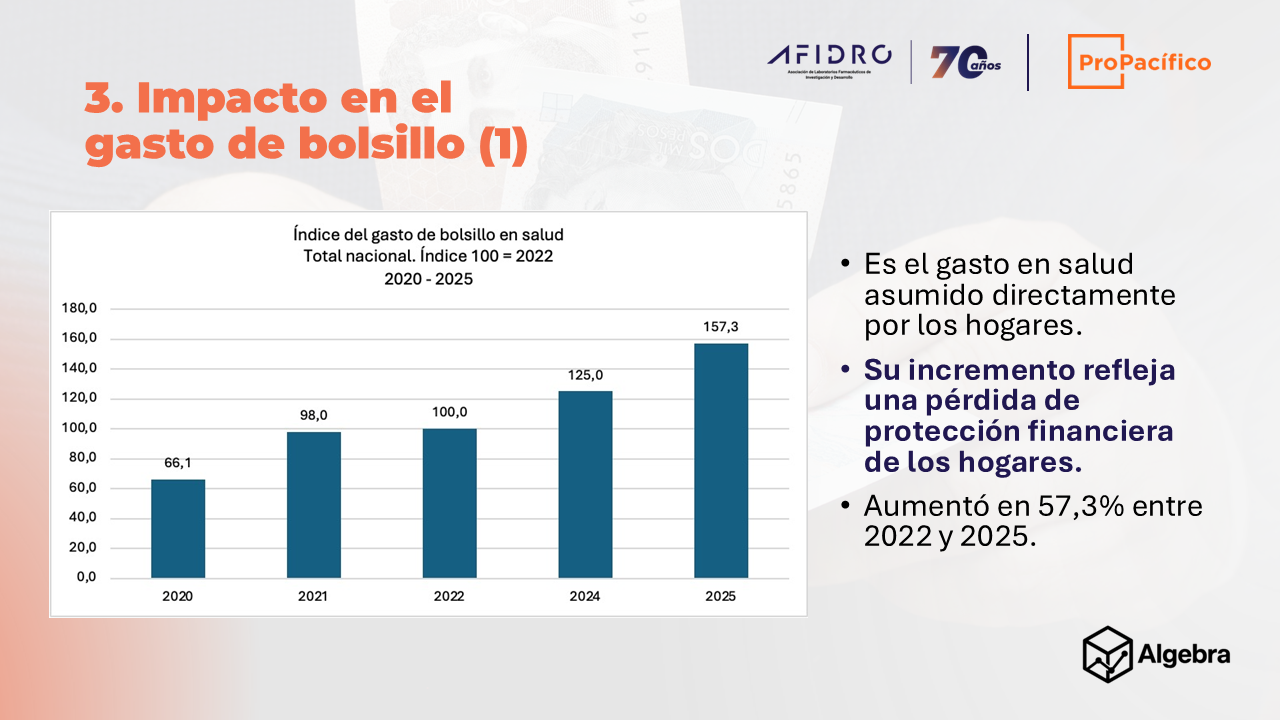
Fuente: DANE, Encuesta de Calidad de Vida, 2020 – 2024, cálculos propios
Por otro lado, el informe detalla diferencias importantes por territorio. Entre 2022 y 2025, el gasto de bolsillo en salud creció más en los hogares rurales (61,7 %) que en los urbanos (26,4 %), lo que evidencia un impacto diferencial del deterioro en la prestación de servicios y en las cadenas de suministro de medicamentos. En estos contextos, donde la oferta de servicios es más limitada y las alternativas de atención son menores, las familias rurales enfrentan mayores barreras para acceder oportunamente y, en consecuencia, deben asumir una mayor proporción de los costos directamente.
En lo que respecta a la percepción de la calidad de las EPS, el estudio resalta que, aunque los niveles de satisfacción se mantienen altos, se ha registrado un deterioro desde 2020, especialmente en los hogares de menores ingresos. Uno de los factores más críticos se encuentra en la asignación de citas, que pasó del 42,14% en 2020 al 55,76% en el 2023, y que volvió a reducirse al 51,63% en el 2025, coincidiendo con el periodo de mayores intervenciones administrativas. Como resultado, el acceso efectivo a los servicios de salud se ha visto afectado en estos hogares: el porcentaje de personas que acuden a su EPS ante un problema de salud cayó del 55,7% en 2023 al 43,1% en 2025.
De igual manera, el estudio identifica la falta de disponibilidad de medicamentos como una de las principales fallas del sistema. En 2025, el 60,3 % de las personas de menores ingresos reportó no haber recibido los medicamentos formulados por falta de disponibilidad, una cifra significativamente superior a la de los hogares con mayores ingresos (45,1 %). Esta situación no solo evidencia problemas en la continuidad de la atención, sino que obliga a las familias a asumir compras directas para no interrumpir tratamientos, incrementando el gasto de bolsillo y profundizando las desigualdades en el acceso.
En conclusión, el informe señala que el aumento del gasto de bolsillo responde a factores estructurales. Por un lado, las fallas en la atención han llevado a que más personas deban pagar directamente por servicios, en medio de un aumento de quejas y tutelas. A esto se suma la no entrega o demora en la dispensación de medicamentos, que obliga a los hogares a comprarlos por su cuenta para no interrumpir tratamientos. Además, el impacto no es igual para todos: mientras las personas con mejor estado de salud redujeron su gasto de bolsillo (36,5 %), aquellas con condiciones más críticas lo incrementaron (32,7 %), evidenciando una mayor carga para quienes más lo necesitan.
“Los hogares más vulnerables tienen menos capacidad de asumir estos costos, y cuando se presentan fallas en el acceso a servicios o en la entrega de medicamentos, el gasto de bolsillo deja de ser una opción y se convierte en una carga obligada para los pacientes. Esto evidencia la necesidad de fortalecer el sistema para garantizar la disponibilidad oportuna y continua de la atención en salud. Hoy más que nunca es clave poner al paciente en el centro y avanzar en soluciones que aseguren que ninguna persona vea afectada su bienestar por barreras en el sistema” concluyó Ignacio Gaitán, presidente de AFIDRO.
¿Qué debería hacer el próximo Gobierno en sus 100 primeros días para financiar el sistema a través de fuentes innovadoras de financiación y eficiencias?
El sistema de salud colombiano tiene la oportunidad de fortalecerse a partir de decisiones oportunas que mejoren su sostenibilidad y garanticen una atención de calidad para todos los pacientes. En el corto plazo, según Victoria Soto, Directora de Proesa, es clave avanzar en el ajuste de los mecanismos de financiación, particularmente de la UPC y los Presupuestos Máximos, incorporando variables epidemiológicas, territoriales y de uso real de los servicios, de manera que reflejen mejor las necesidades de la población. De igual forma, para Ricardo Valencia, CEO de Algebra Labs, resulta fundamental optimizar la asignación de los recursos disponibles, priorizando la atención efectiva, especialmente de pacientes crónicos, y fortaleciendo el flujo de recursos hacia la prestación de servicios. Este proceso puede apoyarse en evaluaciones rigurosas de eficiencia del gasto, que permitan maximizar el impacto de cada peso invertido y seguir reduciendo las brechas en salud.
“Estos datos deben llevarnos, como sociedad, a reflexionar sobre el sistema de salud que queremos y estamos dispuestos a construir. Es necesario impulsar cambios, porque la situación actual no es sostenible” reflexionó María Isabel Ulloa, Directora Ejecutiva de ProPácifico.
A mediano y largo plazo, el país cuenta con un amplio margen para consolidar un sistema más sostenible, equitativo e innovador. Para Daniel Echeverri, Director del Proyecto de Salud de ProPacífico, el fortalecimiento de herramientas como obras por impuestos, los esquemas de pago por resultados y los bonos de impacto social abre nuevas oportunidades para movilizar inversión y mejorar los resultados en salud. Asimismo, avanzar en el fortalecimiento institucional y en la incorporación ágil de la innovación permitirá responder de manera más efectiva a las necesidades de los pacientes.
Encuentre aquí el informe completo: Gasto de bolsillo y barreras de atención en Salud (2019–2025)
Infografía del informe: Infografía – Gasto de bolsillo
